Η ΘΡΟΜΒΩΣΗ, Η ΚΛΟΠΙΔΟΓΡΕΛΗ (PLAVIX) ΚΑΙ ΟΙ ΠΡΑΖΟΛΕΣ
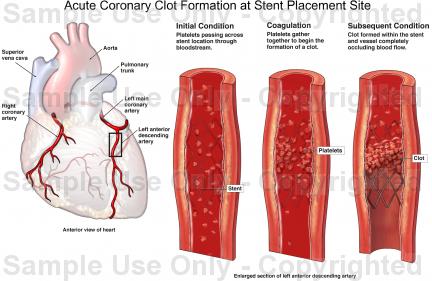
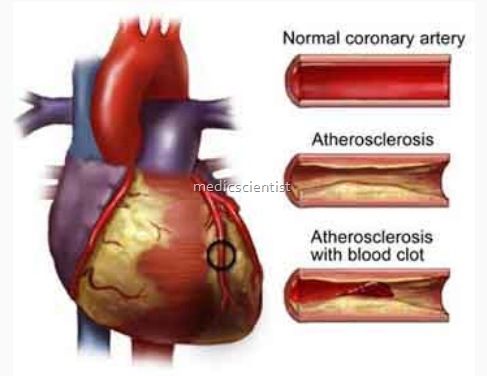
Η δημιουργία θρομβώσεως είναι η αφορμή για την δημιουργία των οξέων στεφανιαίων συνδρόμων (έμφραγμα STEMI και N-STEMI) όπως και για την οξεία απόφραξη στα Stents. Σ’ αυτές τις δύο περιπτώσεις χρειάζεται να μειωθεί η δημιουργία θρομβώσεων.
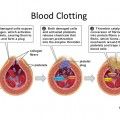
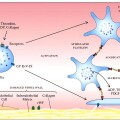
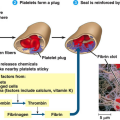
Οι θρόμβοι ξεκινούν με την συγκόλληση πάρα πολλών αιμοπεταλίων μεταξύ τους, (αλληλοενώνονται μέσω μορίων ινωδογόνου), για τη δημιουργία αρχικά του λευκού αιμοπεταλιακού θρόμβου. (Ακολούθως αυτός εξελίσσεται στον γνωστό μας κόκκινο θρόμβο με την προσθήκη ινώδους και ερυθροκυττάρων).
Για την αποφυγή λοιπόν των θρομβώσεων, χρειαζόμαστε φάρμακα που να εμποδίζουν την συγκόλληση των αιμοπεταλίων, δηλαδή αντιαιμοπεταλιακά φάρμακα.
Ένα φάρμακο που όλοι γνωρίζουμε, η Ασπιρίνη σε μικρή δόση 100 mg/ ημέρα, είναι ένα τέτοιο φάρμακο (αντιαιμοπεταλιακό). Αυτή δρα σταματώντας την παραγωγή θρομβοξάνης Α2 (ΤΧΑ2) από τα αιμοπετάλια. (Έτσι δεν ενεργοποιείται ο αντίστοιχος υποδοχέας στην επιφάνεια του αιμοπεταλίου).
Όμως όταν υπάρχει οξύ στεφανιαίο σύνδρομο ή όταν τοποθετηθεί Stent, δεν είναι αρκετή μόνο η αντιαιμοπεταλιακή δράση της Ασπιρίνης. Έτσι χρειαζόμαστε και άλλο αντιαιμοπεταλιακό φάρμακο (διπλή αντιαιμοπεταλιακή αγωγή) που να δρα εμποδίζοντας πάλι την συγκόλληση των αιμοπεταλίων αλλά με διαφορετικό τρόπο από αυτόν της Ασπιρίνης.
Έχουμε λοιπόν και άλλη ομάδα αντιαιμοπεταλιακών φαρμάκων που δρουν ανταγωνιστικά σε άλλους υποδοχείς (στους υποδοχείς ADP ή υποδοχείς P2Y12) των αιμοπεταλίων με αποτέλεσμα την επιπλέον μείωση της συγκόλλησης των αιμοπεταλίων.
Στην ομάδα αυτή έχουμε την Κλοπιδογρέλη (π.χ. Plavix 75 mg) και τους νεώτερους, ισχυρότερους ανταγωνιστές των ADP υποδοχέων, την Πρασουγρέλη (Efient) και την Τικαγρελόρη (Brilique). Λόγω αυξημένης ισχύος των δυο αυτών νεώτερων φαρμάκων, έχουμε και αυξημένο κίνδυνο αιμορραγιών από αυτά.
Η Κλοπιδογρέλη κυρίως σαν πιο φτηνό από τα τρία συγχορηγείται μαζί με Ασπιρίνη (διπλή αντιαιμοπεταλιακή αγωγή) τόσο στα οξέα στεφανιαία σύνδρομα όσο και μετά από τοποθέτηση drug eluting Stent (DES), για 1 χρόνο τουλάχιστον στην τελευταία περίπτωση.
Η Κλοπιδογρέλη είναι προ-φάρμακο, δηλαδή δεν δρα στην μορφή που την δίνουμε, αλλά μετατρέπεται στο ήπαρ, μετά από οξείδωση από το ένζυμο CYP2C19, στον ενεργό μεταβολίτη της και είναι αυτός που δρα στους υποδοχείς ADP των αιμοπεταλίων.
Υπ’ όψιν ότι σε ένα ποσοστό που φτάνει ίσως και το 50% (!) των ανθρώπων, ανάλογα με τον πληθυσμό, η δράση της Κλοπιδογρέλης δεν φτάνει σε επαρκή μείωση της συγκόλλησης των αιμοπεταλίων (θα αναφερθούμε σε άλλο άρθρο γι’ αυτό).
Εξυπακούεται ότι με τα φάρμακα που εμποδίζουν την δημιουργία των θρόμβων έχουμε αυξημένο κίνδυνο αιμορραγιών. Έτσι δυστυχώς πρέπει να ισορροπούμε σε ένα τεντωμένο σχοινί, μειώνοντας μεν την δημιουργία θρόμβων, αλλά όχι τόσο πολύ ώστε να έχουμε αιμορραγίες.
Η διπλή αντιαιμοπεταλιακή αγωγή αυξάνει ακόμη περισσότερο τις αιμορραγίες (συγκριτικά με την μονή αγωγή), κυρίως στο ανώτερο γαστρεντερικό σύστημα. Έτσι όπου την χορηγούμε χρειαζόμαστε συχνά φάρμακα για την μείωση της έκκρισης γαστρικού οξέος ώστε να μειωθεί ο κίνδυνος γαστρορραγίας και αιμορραγίας από το δωδεκαδάκτυλο.
Τα φάρμακα που έχουμε για την μείωση της έκκρισης του γαστρικού οξέως ανήκουν σε δυο διαφορετικές ομάδες. Η μία ομάδα είναι οι αναστολείς της αντλίας πρωτονίων (PPIs) που ονομάζονται Πραζόλες και η άλλη ομάδα είναι οι ανταγωνιστές των Η2 ισταμινικών υποδοχέων. Στους δεύτερους ανήκουν η Σιμετιδίνη (π.χ. Tagamet), η Φαμοτιδίνη (π.χ. Peptan) και η Ρανιτιδίνη (π.χ. Zantac).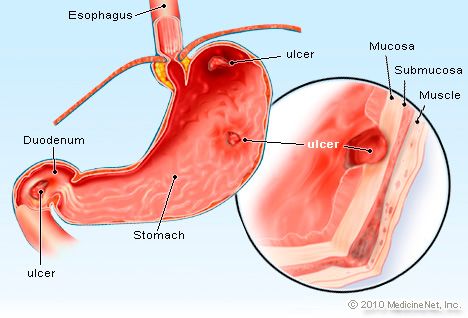
Οι Πραζόλες όμως μπορεί να μειώσουν την αντιαιμοπεταλιακή ισχύ της Κλοπιδογρέλης, δρώντας στο ίδιο σημείο του ήπατος (κυτόχρωμα Ρ450- CYP2C19) που την μετατρέπει στην ενεργή μορφή της.
Πάντως δεν είναι όλες ίδιες όσον αφορά τη δράση τους στην Κλοπιδογρέλη. Ορισμένες Πραζόλες, κυρίως η Ομεπραζόλη (π.χ. Losec) και η Εσομεπραζόλη (π.χ. Nexium) μειώνουν περισσότερο την μετατροπή της Κλοπιδογρέλης στους ενεργούς μεταβολίτες της, οπότε θεωρητικά μειώνουν την αντιαιμοπεταλιακή ισχύ της.
Αυτές οι δυο Πραζόλες καλύτερα να αποφεύγονται στην περίπτωση που λαμβάνεται η Κλοπιδογρέλη, μέχρι να έχουμε τελεσίδικα συμπεράσματα από νέες τυχαιοποιημένες διπλές τυφλές μελέτες όσον αφορά την κλινική επίπτωση της μείωσης της αντιαιμοπεταλιακής δράσης της.
Δυο άλλες Πραζόλες, η Παντοπραζόλη (π.χ. Controloc) και η Ραμπεπραζόλη (π.χ. Pariet), δρουν ελάχιστα στην μετατροπή της Κλοπιδογρέλης στους ενεργούς μεταβολίτες της, οπότε δεν μειώνουν ή μειώνουν ελάχιστα την αντιαιμοπεταλιακή δράση της.
Μια πρόσφατη μελέτη, που δημοσιεύθηκε στις 12 Οκτωβρίου στο Circulation Cardiovascular Interventions, έδειξε ότι η χορήγηση Πραζολών μετά από επιτυχή τοποθέτηση DES και λήψη Κλοπιδογρέλης και Ασπιρίνης, σε 2162 ανθρώπους και για περίοδο 2 ετών, αυξάνει τα μείζονα καρδιακά συμβάματα (MACE= καρδιακός θάνατος+ έμφραγμα+ επαναγγείωση) σ’ αυτούς κατά 21%. Η μελέτη έγινε σε νοσοκομεία στις Η.Π.Α. και στη Γερμανία.
http://circinterventions.ahajournals.org/content/8/10/e001952.long
Επίσης από μια άλλη παρόμοια μελέτη σε διαβητικούς ασθενείς, είχαμε παρόμοια αποτελέσματα. Ήταν αυξημένες οι εισαγωγές στο νοσοκομείο λόγω εμφράγματος (οξέως στεφανιαίου συνδρόμου) στο 6μηνο και στο 12μηνο.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4552429/
Πριν 4 μήνες δημοσιεύτηκε μια άλλη μελέτη στο περιοδικό Plos one, από το πανεπιστήμιο του Louisville στην Αμερική, με τεράστιο αριθμό ανθρώπων χωρίς στεφανιαία νόσο (άρα χωρίς λήψη Κλοπιδογρέλης) που τους χορηγούνταν Πραζόλες λόγω γαστροοισοφαγικής παλινδρόμησης. Σ’ αυτούς αυξήθηκαν τα εμφράγματα κατά 16% σε σύγκριση με όσους πήραν Ρανιτιδίνη (η οποία δεν αύξησε τα εμφράγματα). Αυτή η αύξηση ίσως οφείλεται σε βλαβερή δράση των Πραζολών στα αγγεία.
http://journals.plos.org/plosone/article?id=10.1371/journal.pone.0124653
Και μετά από αυτήν την δημοσίευση τι κάνουμε; Σταματούμε τελείως την χορήγηση των Πραζολών; Όχι βέβαια, το καλύτερο είναι να τις χρησιμοποιούμε αυστηρά όπου αυτές ενδείκνυνται και να κάνουμε υπομονή μέχρι να έχουμε τα αποτελέσματα νέων προ-οπτικών καλά σχεδιασμένων μελετών γι’ αυτές.
Σε μια άλλη τελευταία μετα-ανάλυση, οι συγγραφείς αναφέρουν ότι η όποια αύξηση των επεισοδίων μετά από χορήγηση Πραζολών σε ανθρώπους που χρειάζονται διπλή αντιαιμοπελιακή αγωγή, μάλλον οφείλεται στην συχνότερη χρησιμοποίηση των Πραζολών σε όσους είναι βαρύτερα ασθενείς.
http://openheart.bmj.com/content/2/1/e000248.full.pdf+html
*Σε ένα πρόσφατο editorial άρθρο στο περιοδικό Circulation: Cardiovascular Interventions, αναφέρεται ότι μέχρι να ξεκαθαριστεί το τοπίο που αφορά τη χορήγηση κάποιου φαρμάκου για γαστροπροστασία σε ανθρώπους που χορηγείται η Κλοπιδογρέλη, ίσως είναι σοφότερο να χορηγούμε την Ρανιτιδίνη (που δεν επηρεάζει την Κλοπιδογρέλη) ή να χορηγούμε από τις Πραζόλες, την Παντοπραζόλη (π.χ. Controloc ή Pantium) ή την Ραμπεπραζόλη (π.χ. Pariet), που δρούν ελάχιστα στην μετατροπή της Κλοπιδογρέλης στους ενεργούς μεταβολίτες της.
Η άλλη εναλλακτική λύση είναι να χορηγούμε τα νεότερα “αδελφάκια” της Κλοπιδογρέλης, την Πρασουγρέλη (π.χ. Efient) ή την Τικαγρελόρη (π.χ. Brilique) και να χορηγούμε οποιοδήποτε γαστροπροστατευτικό φάρμακο θέλουμε, εφ’ όσον αυτό χρειάζεται. http://circinterventions.ahajournals.org/content/8/10/e003208.full
Βλέπουμε ότι σιγά-σιγά αρχίζει να ξεκαθαρίζει το τοπίο και σ’ αυτόν τον τομέα της Καρδιολογίας.